Es kann jedem passieren. Es kann so schnell passieren. Ein Autounfall, ein Stromschlag, ein Sturz – oder einfach eine Niederkunft, die im Kreißsaal schiefläuft. In HAUS 15 werden Menschen mit Schädel-Hirn-Traumata nicht einfach gepflegt. Sie werden gefördert, gefordert und trainiert. Wenn es sein muss jahrelang.
Ich wollte hier immer schon mal reinschnuppern. Bei vielen Sommerfesten im Garten von HAUS 15 durfte ich Bewohnerinnen und Bewohnern bereits begegnen. Ich habe dort die Klinik-Clowns getroffen und sogar den Therapiehund kenne ich. Aber ich habe immer eine gewisse Scheu verspürt angesichts der oft schwer betroffenen Menschen in ihren Spezialpflegebetten und -rollstühlen. Wie verhält man sich in Gegenwart eines Menschen, der sich nicht bewegen kann, dessen menschliche Bedürfnisse wie Ernährung, Körperpflege, Wärme so vollständig von anderen Menschen abhängen? Der nicht sprechen kann, der Tics hat, dessen Gliedmaßen wegen spastischer Lähmungen völlig verkrümmt sind?
Am Ende meines medbo Tags in HAUS 15 habe ich eine Antwort: Nicht meine eigenen Ängste projizieren – sich nicht auf das konzentrieren, was an Fähigkeiten verloren ging, sondern auf die Fähigkeiten, die sich Schritt für Schritt entwickeln können. Selbst wenn es Jahre dauert. Kurz: Nicht Mitleid, sondern Empathie spüren.
„Wir sind kein Hospiz und auch kein Altenheim. Unsere Bewohner sind im Schnitt unter 40 Jahre alt! Mein jüngster Bewohner war ein Dreijähriger …“, erklärt mir die Einrichtungs- und Pflegedienstleitung Irina Beutl morgens um 6:30 Uhr zu Beginn der Frühschicht. „Wir haben einen rehabilitativen Auftrag. Alles, was wir tun, und vor allem, wie wir es tun, hat Sinn und Methode. Verbesserung ist unser Ziel. Selbst wenn es mal irgendwie überhaupt nicht vorwärts geht bei einem unserer Bewohner.“ Das höre ich noch öfter. Aber auch, dass sich nicht selten Entwicklungssprünge einstellen, auch wenn es vorher Monate oder gar Jahre der Stagnation gab bei einem Betroffenen. Julia Schaad, Beutls Stellvertreterin, die ich heute begleiten darf, erzählt mir, dass in ein paar Tagen eine Bewohnerin sogar nachhause entlassen werden kann. Kleine Wunder? Nein – keine Wunder, denn die Förderung, die HAUS 15 bietet, ist durchaus wirkungsvoll.
Die Pflege betreut HAUS 15 in drei Schichten. Deswegen startet die Frühschicht mit der Übergabe durch die Nachtschicht in ihren Arbeitstag. Die Kollegen im Nachtdienst haben nächtliche Routinen und Vorkommnisse dokumentiert: Wie hat Herr A. heute geschlafen? Wie lief der Stoffwechsel bei Frau B.? Welche Medikamente wurden verabreicht? Wer wurde wann zuletzt umgelagert? Danach bespricht sich die Frühschicht, was heute so anstehen wird: Welche Pflegekraft betreut welchen Bewohner? Wer übernimmt das Medikamentenmanagement? Sprachtherapie-Termine müssen auch umgeschichtet werden. Selbst banale Sachen werden besprochen: Das persönliche Duschgel von Herrn C. ist alle, den Angehörigen muss Bescheid gegeben werden. Und nach den winterlichen Minusgraden hat sich vor dem Haupteingang Eis gebildet – das muss weg.
Das Team arbeitet Hand in Hand. Ich spüre, dass sich hier alle gut kennen, sich vertrauen und gerne hier in HAUS 15 tätig sind. Auch wenn es im wahrsten Sinne des Wortes die nächsten Stunden rundgeht, keiner wirkt gestresst. Wenn jemand spontan Unterstützung braucht, ist immer jemand zur Stelle. Und auch wenn rein statistisch sehr viele Frauen in der Pflege arbeiten, sind hier etwa gleich viele Männer wie Frauen unterwegs. Was mir noch auffällt: Das Team von HAUS 15 ist sehr international. An der Sprache merkt man das nicht, denn sie alle sprechen gutes Deutsch.
Natürlich startet der Morgen mit Morgenroutinen. „Gegen 8:00 Uhr werden die Bewohner langsam geweckt. Aber wir lassen den Langschläfern schon auch mal ihre Ruhe“, erzählt Julia Schaad. Sie macht im Bad eines Zweibettzimmers Licht, weil sie die Bewohner nicht aus dem Schlaf reißen will. Zwei Männer sind hier untergebracht. Leise spricht sie den ersten Herrn an, prüft dabei die Vitalwerte auf dem Monitor neben seinem Bett. Er atmet durch eine Trachealkanüle in seinem Hals und man hört schon, dass er sehr verschleimt ist. Julia Schaad animiert den Mann zum Abhusten, klopft ihm mit den Fingerknöcheln sanft auf den Rücken. Doch es funktioniert nicht. „Ich werde sie jetzt absaugen, Herr. D.“, kündigt Schaad den nächsten Schritt an. Das tut sie übrigens immer: Jede einzelne Handreichung, jeden Handgriff kündigt sie an. Dann setzt sie den Absaugapparat in Gang, fährt mit einem dünnen Schlauch quasi in das Innere der Luftröhre und der oberen Bronchien. Ich kann gar nicht hinschauen … Ob das für den Bewohner unangenehm ist, will ich wissen, denn ich höre ihn würgen. „Zuviel Schleim in der Lunge fühlt sich wie Ertrinken an – das Absaugen ist schmerzfrei und in ein paar Sekunden vorbei“. Ich begreife: Ich darf pflegerische Handgriffe nicht aus meiner persönlichen Sichtweise bewerten, also von jemandem, der frei atmen kann. Beim nächsten Absaugvorgang kann ich schon zuschauen.
Nach dem ersten Rundgang bereitet Julia Schaad das Frühstück für ihre heutigen Schützlinge vor. „Viele Patienten werden über eine Magensonde ernährt, aber wir trainieren Essen und Trinken. Selbst essen zu können, Bissen richtig kauen und schlucken – das ist ein immenser Zugewinn an Lebensqualität.“ Eine junge Patientin, die trotz Spastiken und Lähmungen am ganzen Körper eine Hand und einen Arm besser kontrollieren kann, bekommt Toastbrot mit Marmelade. Julia Schaad hat eine Scheibe mit Himbeer-, eine zweite mit Johannisbeermarmelade bestrichen. „Womit wollen Sie starten – mit süß oder sauer?“, fragt sie die junge Frau. „Himbeere!“ – kommt die Antwort etwas vernuschelt, aber eindeutig.
Einer älteren Dame, die noch große Schwierigkeiten mit dem Schlucken hat, richtet Julia Schaad Grießpudding her: „Frau S. kann mit der linken Hand den Brei selber mit einem Löffel aufnehmen und ich gebe ihr zwischendurch löffelweise angedickten Kaffee. Da spürt sie die Unterschiede in Geschmack, Temperatur und Konsistenz und wird zum Schlucken angeregt.“ Die Seniorin kann nicht sprechen, da ihr Sprachzentrum im Gehirn nach einem Schlaganfall schwer geschädigt ist. Schaad: „Das Gehirn ist ein Wunderwerk. Es kann viele Defizite quasi durch Umleitungen in den Nervenbahnen ausgleichen. Aber leider nicht beim Sprachzentrum …“. Die Bewohnerin lächelt mich trotzdem an, weil mir ihre rot lackierten Fingernägel aufgefallen sind. Gepflegt aussehen wollen: Auch das ist ein Ausdruck von Autonomie.
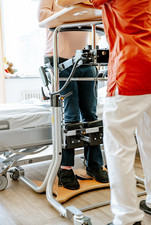
Nach dem Frühstück darf ich die junge Bewohnerin mit Vorliebe für Himbeermarmelade bei der Physiotherapie begleiten. Von der behandelnden Therapeutin Anna Malende lerne ich, dass es bei Schädel-Hirn-traumatisierten Menschen oft um das Wiederfinden der eigenen Körpermitte geht. „Je nachdem, welches Gehirnareal geschädigt ist, ist meist eine Körperseite schwerer betroffen als die andere. Der Patient nimmt die bessere Körperseite dann oft als seinen ganzen Körper wahr. Das ist schlecht, weil er dann kein Gleichgewicht finden kann. Hier versuche ich, das Zentrum seiner Eigenwahrnehmung wieder richtig zu justieren“, erklärt sie. Gelingt dies nicht, sind scheinbar einfache Dinge wie aufrecht Sitzen, selbstständig Stehen oder gar Gehen nicht möglich.
Zuerst kommt die junge Frau ans Ergometer und fährt – im Rollstuhl sitzend – Rad. Sie kann auf Anna Malendes Bitte sogar schneller oder langsamer radeln. Währenddessen versucht diese vorsichtig, die Spastiken in den Händen der Patientin zu lösen. „Das ist wichtig, damit die Sehnen nicht verkürzen. Ich versuche so sanft wie möglich, die einzelnen Finger zu dehnen und die Patientin zu animieren, mal selber den einen oder anderen Finger zu strecken.“ Nach dem Radeln schiebt sich die junge Frau samt Rollstuhl selbst mit den Beinen wieder raus auf den Stationsflur in Richtung der Haltestangen, die hier überall an den Wänden festgemacht sind. An einer übt sie, sich mit ihrer stärkeren Hand festzuhalten und sich aus dem Rollstuhl in den Stand hochzuziehen. „Super! Jetzt den Kopf hoch, Rücken strecken und raus in den Garten schauen!“, motiviert sie die Therapeutin. Es gelingt ein halbes dutzend Mal, dass die Patientin ein paar Sekunden aus eigener Kraft steht. Ich bin zutiefst gerührt.
Wieder bin ich mit Julia Schaad unterwegs. Hygiene ist ein wichtiges Thema im neurologischen Pflegeheim. Jedes Mal, wenn sie ein Bewohnerzimmer betritt, zieht sie frische Latexhandschuhe an. Bei manchen Verrichtungen wechselt sie sie mehrmals und desinfiziert sich jedes Mal die Hände. Herr A. ist heute dran mit Duschen. Er ist voll bettlägerig und wird von Schaad in Ruhe, ohne Hast in seinem Bett entkleidet. Selbstverständlich wird die Intimsphäre des Mannes gewahrt, er wird mit einer Decke zugedeckt und keinem fremden Blick ausgesetzt. Wieder kündigt sie jeden einzelnen Handgriff an. Mich erstaunt, dass Julia Schaad alles ganz alleine bewältigt: Das Drehen und Umlagern auf die Transport-Liege schauen spektakulär, aber mühelos aus. Die Liege ist allerdings eigenartig: Auf einem fahrbaren Untersatz ist etwas, das aussieht wie ein rechteckiges, blaues Plastik-Planschbecken. Und tatsächlich: Das Ding hat ein Ablaufloch.
Als wir im Stationsbadezimmer ankommen, wird es noch eigenartiger: In dem relativ großen Raum sind an der Wand zwei Duschen angebracht – ohne Duschwannen. Julia Schaad erklärt mir, dass der ganze Raum „Dusche“ ist. Herr A. wird praktisch liegend im „Planschbecken“ gewaschen, geduscht und gepflegt. Sie arbeitet sanft, spricht leise mit dem Mann und erklärt mir die therapeutische Idee hinter jedem Handgriff: „Durch die aufgelegten Handtücher kann er seinen ganzen Körper spüren … Nach dem Rasieren pflege ich ihn mit seiner Lieblingslotion und trage sein persönliches Rasierwasser auf.“ Das Duschwasser läuft mittlerweile einfach durch den Abfluss im „Becken“ auf den Boden und dort in einen Siphon. Wir bringen Herrn A. zurück auf sein Zimmer, wo ihm Julia Schaad frische Sachen anzieht. Danach wird der Duschraum desinfiziert.
Die meisten Dinge, die das Team in HAUS 15 tut, basieren auf pflegerischen und therapeutischen Standards: Basale Stimulation über Berührungen, Düfte, Klänge, dazu Pflege-Konzepte wie Bobath, die alltagsorientiert fördern, selbst die Zuteilung von Bezugspflegern zu jedem Bewohner – alles hat seinen Sinn und wirkt dennoch beinahe beiläufig. Dabei habe ich immer den Eindruck, dass jeder einzelne des Teams Ruhe, Entspanntheit und – ja – sogar eine gewisse Heiterkeit zeigt, selbst wenn es auf Station gerade rundgeht.
Zusammen Feste und Geburtstage feiern, die Bewohnerzimmer persönlich einrichten, gemeinsam Singen, immer auch Zeit für ein paar nette Worte haben – alles Details einer Normalität, die den Bewohnern helfen sollen, Kontakt zu ihrer früheren und vielleicht wieder künftigen Welt zu halten. Irina Beutl fasst es zusammen: „Es ist das Glück der kleinen Dinge, mit dem wir hier arbeiten.“